第2章 高齢社会対策の実施の状況(第3節2(5))
第3節 分野別の施策の実施の状況
2 健康・福祉
(5)高齢者医療制度の改革
ア 従来の老人保健制度
我が国では、原則としてすべての国民が、労働の形態、職種、職域等によって、いずれかの医療保険制度に加入する国民皆保険制度がとられている。
国民皆保険制度は、被用者を対象とする政府管掌健康保険や組合管掌健康保険などの被用者保険と、自営業者や無職者等を対象とする国民健康保険の二本立ての体系を基本としているが、高齢者については、こうした体系を前提とした上で、医療と保健サービスを一体的に提供する仕組みとして市町村が運営する老人保健制度が平成19年度まで設けられていた。
老人保健制度によって提供される老人医療の費用については、国、都道府県、市町村が負担する公費とともに、各医療保険者がそれぞれ負担する老人医療費拠出金によって賄われる。これは、被用者保険と国民健康保険の間で、一人当たり医療費の高い老人の加入の割合に偏りがあることから、老人加入率にかかわらず公平に老人医療費を分担する仕組みとして導入された。
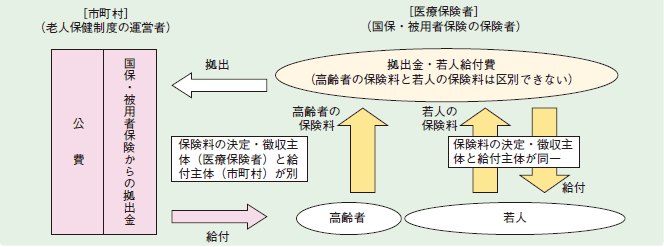
しかし、この老人保健制度は、独立した保険制度ではなく、被用者保険と国民健康保険が、運営主体の市町村に対して費用を拠出する仕組みになっていることから、<1>高齢者の医療費について、高齢者自身の負担と若人による負担の分担のルールが不鮮明であること、<2>運営主体と実質的な費用負担者が乖離しており、制度運営の責任主体が不明確となっていること等の問題点が指摘されていた(図2-3-13)。
図2-3-13 老人保健制度における医療費の負担構造
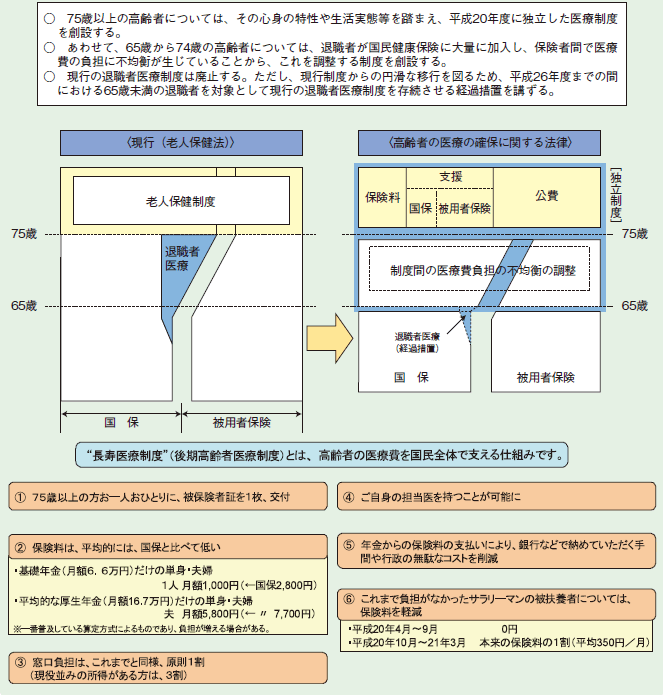
このような観点から、平成18年6月に成立した「健康保険法等の一部を改正する法律」(平成18年法律第83号)において、65歳以上の高齢者を対象に、75歳以上の高齢者と65歳以上75歳未満の高齢者のそれぞれの特性に応じた新たな高齢者医療制度を設けることとし、20年4月から実施することとした(図2-3-14)。
図2-3-14 新たな高齢者医療制度の創設(平成20年4月)
イ 老人医療費の動向
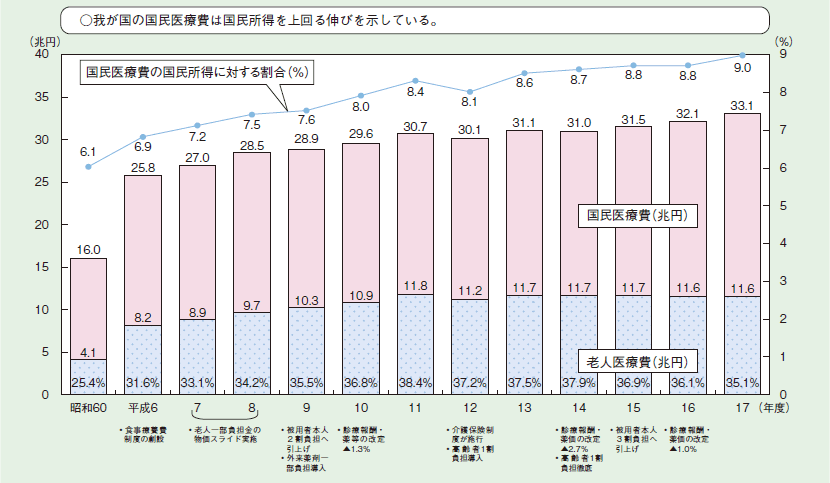
他方、医療費の動向に着目すると、我が国の国民医療費は国民所得の伸びを上回る伸びを示している。平成17年度の老人医療費は、前年度比0.59%増の約11兆6,443億円であり、国民医療費に占める割合は35.1%となっている(図2-3-15)。今後、急速な高齢化の進展に伴い、一人当たり医療費の高い高齢者が増えていくことにより、医療費の増大は避けられないと考えられる。
図2-3-15 医療費の動向
| (%) | |||||||||||||
| 60 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 国民医療費 | 6.1 | 5.9 | 4.5 | 5.6 | 1.6 | 2.3 | 3.8 | ▲1.8 | 3.2 | ▲0.5 | 1.9 | 1.8 | 3.2 |
| 老人医療費 | 12.7 | 9.5 | 9.3 | 9.1 | 5.7 | 6.0 | 8.4 | ▲5.1 | 4.1 | 0.6 | ▲0.7 | ▲0.7 | 0.6 |
| 国民所得 | 7.4 | 1.4 | 0.1 | 1.7 | 0.4 | ▲3.4 | ▲1.2 | 2.0 | ▲2.8 | ▲1.5 | 0.7 | 1.3 | 1.3 |
資料:国民医療費については、厚生労働省大臣官房統計情報部「国民医療費」老人医療費については、厚生労働省保険局「老人医療事業年報」
- (注1)国民所得は、内閣府発表の国民経済計算(2007年6月発表)による。
- (注2)老人医療費は、平成14年の制度改正により、対象年齢が平成14年10月から平成19年9月までの5年間で、段階的に70歳から75歳に引き上げられたところ。
老人医療費の増加の要因として、生活習慣病患者・予備群の増加による外来医療費の増加、入院の長期化による入院医療費の増加が指摘されている。
また、平成17年度の老人一人当たりの診療費は、一般と比較すると、4.8倍(入院7.4倍、外来4.0倍)となっており、その主な要因として、高齢者は、入院、外来とも受診率が高く(入院6.5倍、外来2.6倍)、一件当たり受診日数が多い(入院1.4倍、外来1.3倍)ことがあり、年間の一人当たりの受診回数(日数)は一般と比較して多くなっている(入院8.8倍、外来3.4倍)。
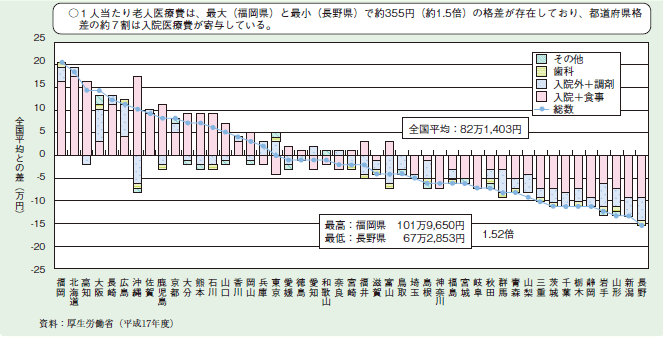
さらに、老人医療費の水準をみると、一人当たり老人医療費は、最大と最小で約35万円(約1.5倍)の格差がある(図2-3-16)。
図2-3-16 一人当たり老人医療費の診療種別内訳(全国平均との差)
ウ 医療制度改革
以上のような観点から、「健康保険法等の一部を改正する法律」が平成18年6月に成立し、国民皆保険を堅持し、将来にわたり医療保険制度を持続可能なものとしていくため、医療費適正化の総合的な推進、新たな高齢者医療制度の創設、保険者の再編・統合等所要の措置を講ずることとされ、段階的に実施することとされた(表2-3-17)。
表2-3-17 健康保険法等の一部を改正する法律の概要
| 趣旨 | |||
|---|---|---|---|
| 国民皆保険を堅持し、将来にわたり医療保険制度を持続可能なものとしていくため、「医療制度改革大綱」(平成17年12月1日政府・与党医療改革協議会決定)に沿って、医療費適正化の総合的な推進、新たな高齢者医療制度の創設、保険者の再編・統合等所要の措置を講ずることとした。 | |||
| 骨子 |
|---|
|

