第2章 高齢社会対策の実施の状況(第3節2(5))
第3節 分野別の施策の実施の状況
2 健康・福祉
(5)高齢者医療制度の改革
ア 新たな高齢者医療制度の検討
後期高齢者医療制度に代わる新たな制度の具体的な在り方を検討するため、平成21年11月に、厚生労働大臣主宰の「高齢者医療制度改革会議」が開催された。改革会議においては、1年余りかけて14回に渡り議論が進められ、平成22年12月に最終的な取りまとめが行われた。
新たな制度では、<1>加入する制度を年齢で区分せず、75歳以上の高齢者の方も現役世代と同じ国保か被用者保険に加入することとした上で、<2>約8割の高齢者が加入することとなる国保の財政運営について、段階的に都道府県単位化を図り、国民皆保険の基盤である国保の安定的な運営を確保することとしている。
イ 現行制度の問題点の解消等
制度本体の見直しに先行して、現行制度の様々な問題点を解消するための取組を実施した。
具体的には、<1>平成22年度の保険料の改定において、平成21年度と比較し、全国平均で約14%の増加が見込まれたが、財政安定化基金の取崩しや広域連合の剰余金の活用等により、全国平均で2.1%に抑制した、<2>平成22年4月の診療報酬改定において、75歳以上という年齢に着目した診療報酬は廃止した等の取組を実施してきた。
さらに、高齢者の方々に混乱や不安を生じさせないよう、現行の負担軽減措置については制度を廃止するまでの間継続することとし、<1>70歳から74歳までの方の窓口負担を1割に軽減する措置や、<2>所得の低い方及び被用者保険の被扶養者であった方の保険料を軽減する措置を継続するための費用として、平成22年度第二次補正予算に約2,800億円を計上した。
ウ 特定健診・特定保健指導
高齢化の進展等により今後も医療費の増加が見込まれる中で、国民皆保険を堅持していくためには、必要な医療は確保しつつ、効率化できる部分は効率化を図ることが重要であり、平成20年度から医療保険者において、特定健診・特定保健指導を行うこととしている。
平成22年度は、医療費適正化計画の中間評価において、特定健診等の実施状況等についての評価を行った。
なお、平成20年度の特定健康診査実施率は38.9%、特定保健指導実施率は7.7%となっている。
エ 医療制度提供の改革
医療・介護機関と民間サービス事業者等が連携した新たなサービス産業創出のため、医行為グレーゾーンの明確化、関連する規制・制度の見直し、品質評価の基準策定、関連サービス事業者間の連携標準約款の策定等により、医療・介護機関等と関連サービス事業者との連携等により、安全性の確保や質の向上を図りながら、利用者本位の多様で質の高いサービスを供給できる環境の整備を行っている。
すべての国民が地域を問わず、質の高いサービス等を受けることを可能とするため、ITの活用により、国民一人ひとりが自らの医療情報を管理し活用できる「どこでもMY病院構想」を実施するとともに、切れ目ない地域連携医療の環境を整備している。
オ 老人医療費の動向
医療費の動向に着目すると、平成20年度の後期高齢者医療費は、約11兆4,145億円であり、国民医療費に占める割合は32.8%となっている。また、近年の傾向としては、我が国の国民医療費は国民所得の伸びを上回る伸びを示してきている。今後も人口の高齢化や医療の高度化などに伴い、医療費が増大していくことが予想される(図2-3-10)。
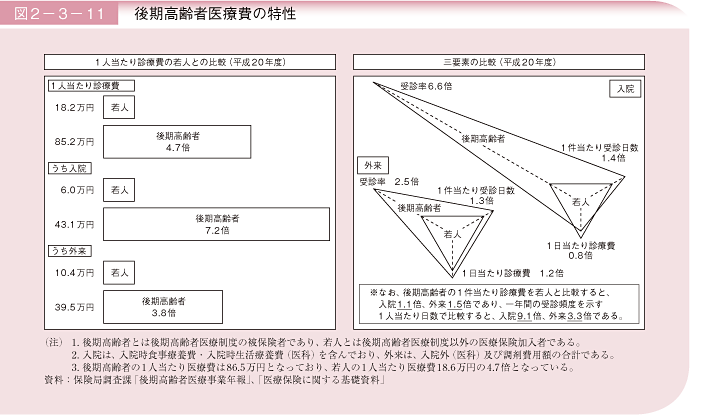
後期高齢者と若人を比較すると、平成20年度の後期高齢者一人当たり診療費は、若人の4.7倍(入院7.2倍、外来3.8倍)となっている。これを三要素に分解してみると、受診率は入院で6.6倍、外来で2.5倍、一件当たり受診日数は入院で1.4倍、外来で1.3倍、1日当たり診療費は入院で0.8倍、外来で1.2倍となっている(図2-3-11)。
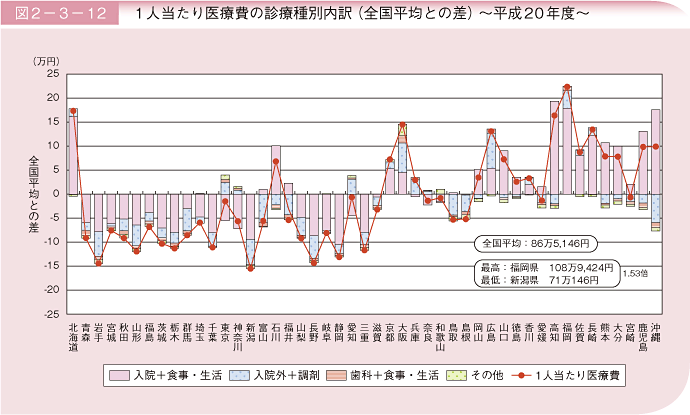
また、医療費は地域によって高低があり、一人当たり後期高齢者医療費は、最高の県と最低の県で約38万円(約1.5倍)の差がある(図2-3-12)。